Cookie-Hinweis: Wir setzen auf unserer Website Cookies ein. Einige von ihnen sind erforderlich, während andere uns helfen unser Onlineangebot zu verbessern. Sie können alle Cookies über den Button “Alle akzeptieren” zustimmen, oder Ihre eigene Auswahl vornehmen und diese mit dem Button “Auswahl akzeptieren” speichern.



Liebe Leserinnen und Leser,
mit unserem Dezember-Newsletter informieren wir Sie über die aktuelle Gesundheitspolitik und aktuelle Entwicklungen im Gesundheitsrecht, welche für Ihre Einrichtung bedeutsam sein können. Mit Blick auf das bevorstehende Weihnachtsfest haben wir für Sie außerdem einige Lektüreempfehlungen zusammengestellt und wünschen Ihnen damit ein schönes Weihnachtsfest.
Ihre Alexandra Jorzig
Gesetzgebung und Politik
Krankenhauspflegeentlastungsgesetz
Triage-Gesetz
DRG-Reform: „Mehr Medizin, weniger Ökonomie?“
Eckpunkt: Fachkräfteeinwanderung
GKV-Finanzstabilisierungsgesetz
Whistleblowing - Hinweisgeberschutzgesetz
Digitalisierung
Opt-out-ePA- beschlossen
E-Rezept-App: Gematik beschließt Übergangslösung
Krankenhauszukunftsgesetz
DiGA und DiPA
Digitalisierungsstrategie
Gesundheitsrecht
Arbeitsrecht
BAG: Arbeitszeiterfassung
Einrichtungsbezogene Impfpflicht
Krankenhausrecht
G-BA: Mindestmengen weiter angehoben
BSG: Keine Beteiligung der Krankenkassen am medizinischen Fortschritt
BGH: Verschärfte Anforderungen an Sicherungsmaßnahmen bei Demenzpatienten
LG München II: Organisationsverschulden bei Telekonsil
Vertragsarztrecht
Honorarkürzungen mangels Telematikanschluss rechtmäßig
Buchempfehlungen
Träge Transformation- Denkfehler der Digitalisierung
Die Geburt der Klinik
Medizingeschichte: XX0XY ungelöst
Gesetzgebung und Politik

Quelle: istockphoto
Der Bundestag hat am 2. Dezember 2022 das Gesetz zur Pflegepersonalbemessung im Krankenhaus sowie zur Anpassung weiterer Regelungen im Krankenhauswesen und in der Digitalisierung beschlossen KHPflEG. Das Instrument Personalbemessung (PPR 2.0) wurde auf der konzertierten Aktion Pflege entwickelt und wird in drei Stufen eingeführt. Ab 1. Januar 2023 beginnt die Erprobungsphase.
Vorgesehen ist der Test auf Normalstationen und in der Pädiatrie. Auf dieser Basis sollen den Krankenhäusern in einer Rechtsverordnung Vorgaben für die Personalbemessung gemacht werden. Ab 2025 soll die Personalbemessung dann verbindlich sein und sanktioniert werden können. Zudem sollen die Budgetverhandlungen beschleunigt werden, das Verfahren der Krankenhausabrechnungsprüfung vereinfacht und die Strukturprüfung bei Krankenhäusern durch die Medizinischen Dienste (MD) weiterentwickelt werden.
Am 11. November 2022 hat der Bundestag das Triage-Gesetz beschlossen. Hintergrund war das Triage-Urteil des BVerfG im Dezember letzten Jahres, das einen stärkeren Schutz insbesondere von Menschen mit Beeinträchtigungen vor Diskriminierung verlangt hatte. Der Gesundheitsausschuss hatte noch drei Änderungen beschlossen. So wurde konkretisiert, wann überlebenswichtige intensivmedizinische Behandlungskapazitäten in einem Krankenhaus nicht ausreichend vorhanden seien. Krankenhäuser sollen dazu verpflichtet werden, eine Zuteilungsentscheidung unverzüglich der für die Krankenhausplanung zuständigen Landesbehörde anzuzeigen. Zudem ist eine Evaluation der Neuregelung geplant. Auch eine Benachteiligung wegen Geschlecht oder Herkunft wird im Gesetz ausdrücklich untersagt. Ausgeschlossen wird zudem eine sogenannte Ex-Post-Triage, bei der die Behandlung eines Patienten zugunsten eines anderen abgebrochen würde.
Kritiker haben bereits angekündigt, dass Gesetz erneut dem BVerfG vorzulegen.
Sie sehen die Vorgaben nicht hinreichend im Gesetz berücksichtigt.
Sie sehen die Vorgaben nicht hinreichend im Gesetz berücksichtigt.
Am 6. Dezember hat die seit Mai tagende 17-köpfige Krankenhauskommission ihre 3. Stellungnahme zur Krankenhausvergütung vorgelegt. Die Empfehlungen sollen Grundlage der großen Krankenhausreform sein, welche der Bundesgesundheitsminister als Revolution ankündigt.
Kritisch hat sich bereits der Gesundheitsminister NRW Laumann im Deutschlandfunk geäußert und gemeint, dass eine Krankenhausplanung aus der „Berliner Brille“ nicht funktionieren kann.
In ihrer ersten Stellungnahme kurz vor der Sommerpause hatte die Kommission bereits Empfehlungen für die stationäre Vergütung für Pädiatrie, Kinderchirurgie und Geburtshilfe abgegeben. Bei der zweiten Stellungnahme ging es um die Tagesbehandlungen im Krankenhaus zur kurzfristigen Entlastung der Krankenhäuser und des Gesundheitswesens.
Das Bundeskabinett hat am 30. November ein Eckpunktepapier zur „Fachkräfteeinwanderung aus Drittstaaten“ vorgelegt, welches das Fachkräfteeinwanderungsgesetz aus dem Jahr 2020 weiterentwickeln soll. Neben der bestehenden Gruppe der Fachkräfte mit anerkannten Berufsabschluss (Blaue Karte EU) soll eine weitere Gruppe von Personen den Zugang zum Arbeitsmarkt erhalten, deren Berufsabschluss noch nicht formal anerkannt ist. Voraussetzung ist hier nur die Vorlage eines Arbeitsvertrages, eine berufliche Qualifikation und eine 2-jährige Berufserfahrung. Das Anerkennungsverfahren kann dann parallel in Deutschland erfolgen (Erfahrungsgruppe). Schließlich soll eine Potentialgruppe eingeführt werden. Hierbei sollen Menschen ohne Arbeitsvertrag berücksichtigt werden, die eine Chancenkarte erhalten (Potentialgruppe). Das Potenzial der nachhaltigen Arbeitsmarktintegration soll auf Grund eines Punktesystems ermittelt werden (Qualifikation, Sprachkenntnisse, Berufserfahrungen, Alter, Deutschlandbezug). Ob diese Ansätze eine Wirkung auf den Fachkräftemangel im Gesundheitssektor haben können, bleibt abzuwarten. Seit Anfang 2021 wird die ZSBA (Zentrale Servicestelle Berufsanerkennung) mit der Fragestellung evaluiert, ob die Ziele in der Beratung von zuwanderungs- und anerkennungsinteressierten Fachkräften im Ausland erreicht worden sind. Die Ergebnisse sollen bis Mitte 2023 vorliegen.
Zugleich sind die angekündigten, aber seit jeher umstrittenen, Veränderungen im Staatsangehörigkeitsrecht im Blick zu behalten. Eine beschleunigte Einbürgerung könnte ein Herausstellungsmerkmal gegenüber anderen Ländern sein und Zuwanderungsentscheidungen von Fachkräften positiv beeinflussen. Positive Signale kommen auch aus der Wirtschaft. Zudem hat sich die Vorsitzende der „Wirtschaftsweisen“, Monika Schnitzer, bereits hinter die von der Bundesregierung geplante Reform des Staatsbürgerschaftsrechts gestellt (vgl. Anerkennungsmonitoring des Bundesinstituts für Berufsbildung, BIBB)
Amt 20.10.2022 hat der Bundestag das GKV-Finanzstabilisierungsgesetz verabschiedet. Die für Krankenhäuser wichtigste Regelung betrifft das Pflegebudget. Das Pflegebudget wird gestrafft. Ab 2024 sollen bei den Pflegepersonalkosten nur noch qualifizierter Pflegekräfte, die in der unmittelbaren Patientenversorgung auf bettenführenden Stationen eingesetzt werden, im Pflegebudget berücksichtigt werden. Übergangsregelung 2023 und 2024 gilt die vereinbarte Anzahl der Vollkräfte ohne pflegerische Qualifikation als nachgewiesen. Dies kann per Jahresabschluss dokumentiert werden. Insoweit wird die zunächst für 2024 angekündigte Ausgliederung der "sonstigen Berufe" aus dem Pflegebudget um ein Jahr auf 2025 verschoben. Pflegeentlastende Maßnahmen: Es genügt für Vereinbarungen zukünftig aus, dass Krankenhäuser die ergriffenen Maßnahmen benennen, um das Pflegepersonal in der unmittelbaren Patientenversorgung auf bettenführenden Stationen zu entlasten. Dies passiert in einer Vereinbarung mit der Arbeitnehmervertretung. Reform des Pflegebudgets 2025: Der Gesetzgeber hat sich verpflichtet, das Konzept des Pflegebudgets ab dem Jahr 2025 zu überprüfen und zu überarbeiten. Konkrete Ansatzpunkte enthält das Gesetz jedoch nicht.
Seit Juli liegt der Regierungsentwurf für das Hinweisgeberschutzgesetz (HinSchG) vor. Das Gesetz soll die die Richtlinie (EU) 2019/1937) umsetzen und die Vorgaben in begrenztem Umfang auf korrespondierendes nationales Recht ausweiten. Hintergrund war eine Entscheidung des Europäischen Gerichtshofs für Menschenrechte (EGMR) aus dem Jahr 2011, in der es um die Meldung von Missständen in einem Pflegeheim ging. Der EGMR bestätigte die Pflicht von Arbeitnehmern zur Loyalität, Zurückhaltung und Vertraulichkeit gegenüber dem Arbeitgeber, bezeichnete den Gang an die Öffentlichkeit als „letztes Mittel“ und sah im konkreten Fall eine Verletzung des Konventionsrecht auf freie Meinungsäußerung.
Vor dem Hintergrund der unscharfen Kriterien für ein zulässiges „Whistleblowing“ besteht für Arbeitnehmer ein erhebliches Risiko, wenn sie einen Rechtsverstoß an externe Stellen melden. Das Gesetz soll Rechtssicherheit für Hinweisgeber:innen darüber schaffen, wann und durch welche Vorgaben sie bei der Meldung oder Offenlegung von Verstößen vor Repressalien wie Kündigung oder Benachteiligungen geschützt sind (§§ 33 bis 39 HinSchG). Danach müssen Bund und Ländern die umfassende Einrichtung von internen Meldestellen in ihren jeweiligen Behörden, Verwaltungsstellen und Betrieben einrichten. Daneben werden auf Bundesebene externe Meldestellen eingerichtet. Es wird mit jährlichen Ausgaben um die 5 Mio Euro gerechnet. Geschätzt werden 29,5 externe Meldestellen. Für hinweisgebende Personen werden mit diesen internen und externen Meldekanälen zwei gleichwertig nebeneinanderstehende Meldewege geschaffen. § 32 regelt die Voraussetzungen, unter denen Personen Informationen über Verstöße öffentlich zugänglich gemacht werden dürfen, § 2 HinSchG regelt den sachlichen Anwendungsbereich. Es muss sich um erhebliche Rechtsverstöße handeln, die mindestens bussgeldbewährt sind oder Rechtsgüter, wie Leben oder Gesundheit.
Die elektronische Patientenakte (ePA) hatte Startschwierigkeiten. Nachdem der Bundesdatenschutzbeauftragte mehrfach bemängelt hatte, dass Nutzer nicht feingranular steuern könnten, lag das Vorhaben wieder mal auf Eis bzw. kam wieder nicht in die notwendigen Routinen. Die Akzeptanzschwierigkeiten bezüglich der Gematik-Infrastruktur bestehen ohnehin. Ein von der Bertelsmann-Stiftung in Auftrag gegebenes Rechtsgutachten hatte im Juni 2022 nochmals aufgezeigt, dass das sogenannte Opt-out-Modell datenschutzrechtlich problemlos umsetzbar. Nunmehr hat die Gematik Anfang November mitgeteilt, dass es noch in dieser Legislaturperiode eine „Opt-out-ePA“ geben soll. Das bedeutet, dass alle Krankenkassen ihren Versicherten eine ePa zur Verfügung stellen müssen, Patienten aber gegen die Benutzung widersprechen können. Wie genau das aussehen soll, steht aber nicht fest. Zwischenzeitlich dürften viele Versicherte, die sich durch den Registrierungsprozess gearbeitet hatten, eine E-Mail zur Opt-In-ePa erhalten haben:

Auf eine Neues!
Nur knapp über 400.000 Downloads verzeichnet die E-Rezept-App derzeit. Die große Mehrheit der bislang ausgestellten E-Rezepte landet wohl in Papierform in den Apotheken. Der eigentlich vorgesehene Weg über die App wird kaum genutzt, weil das Authentifizierungsverfahren zu kompliziert ist, die NFC-fähige Versichertenkarte und eine PIN voraussetzt. Bedes haben bei weitem nicht alle Versicherten.
Die Gematik hat am 11. November 2022 mitgeteilt, dass die E-Rezept-App und das Einlösen des Rezepts zukünftig auch ohne Anmeldung genutzt werden könne. Mit zertifikatsbasierter Ende-zu-Ende-Verschlüsselung bis zur Apotheke sollen die Codes übertragen werden. Geplant ist, dass gesetzlich Versicherte mit der neuen Funktion den E-Rezept-Code mit dem Smartphone in der App einscannen, den Code auf dem Smartphone in der Apotheke vorzeigen und das Rezept einlösen, das verschriebene Medikament reservieren und sich per Botendienst liefern lassen können. Die neue Funktion soll laut Gematik als Übergangslösung entwickelt und angeboten werden, bis Versicherte „ein gültiges Authentisierungsmittel nach § 291 SGB V zur Nutzung des E-Rezepts tatsächlich flächendeckend besitzen bzw. verwenden können“.
Der Bund hat mit den KHZG 3 Milliarden Euro zur Verfügung gestellt. Die Antragsfrist ist abgelaufen. Circa 6000 Anträge sind eingegangen. Zum aktuellen Bearbeitungsstand empfehlen wir allen Neugierigen das 3. KHZG-Special des eHealth-Podcasts vom 11. November 2022 mit dem Leiter des im Bundesamt für Soziale Sicherung zuständigen Referats, Leonhard Herbst.
Das für die Zulassung digitaler Gesundheitsanwendungen zuständige Bundesinstitut für die Arzneimittel und Medizinprodukte (BfArM) hat in diesem Jahr zwei Online-Veranstaltungen zu praktischen Fragen des Antragsverfahrens durchgeführt. Für Interessierte sind die Präsentationsfolien nachlesenswert, welche den vom BfArM erarbeiteten Leitfaden ergänzen: „Evidenz bei DiGA - Anforderungen und Erfahrungen" und "Datenschutz und Datensicherheit bei DiGA ".
Außerdem wurde der Weg für die Zulassung digitaler Pflegeanwendungen (DiPA) geebnet. Grundlage des Erstattungsanpruchs in der Regelversorgung von Pflegebedürftigen ist § 40a SGB XI. Das BfArM führt entsprechend ein Verzeichnis erstattungsfähiger digitaler Pflegeanwendungen, die das Prüfverfahren erfolgreich bestanden haben. Die Digitale Pflegeanwendungen-Verordnung (DiPAV) steht seit dem 6. Oktober 2022 im Bundesgesetzblatt. Zum Zulassungsprozess hat das BfArM einen aktuellen Leitfaden DiPA vom 2. Dezember 2022 bereitgestellt.

Quelle iStockphoto
Seit April 2022 ist nunmehr im Bundesgesundheitsministerium die Abteilung Digitalisierung personell mit Susanne Ozegowski besetzt. Im September erfolgte der Startschuss für die Erarbeitung der bundesdeutschen Digitalisierungsstrategie im Gesundheitswesen. Es wurden 8 Fachforen eingerichtet. Die erste Online-Befragung ist abgeschlossen. Das Ergebnis soll im Frühjahr 2023 vorliegen.
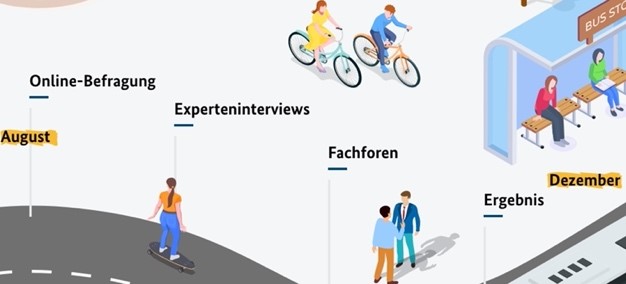
Quelle BMG
Das Bundesarbeitsgericht (BAG) hat im September 2022 festgestellt, dass Arbeitgeber durch die bereits lange zuvor existente Arbeitsschutzregelung aus § 3 Abs. 2 Nr. 1 ArbSchG verpflichtet sind, die Arbeitszeit der Angestellten zu erfassen (BAG vom 13.09.2022, Az: 1 ABR 22/21). Arbeitgeber sind danach verpflichtet, in geeigneter Weise sicherzustellen, dass die Dauer der täglichen Arbeitszeit der Arbeitnehmer erfasst wird. Dazu gehören Beginn und Ende der Arbeitszeit einschließlich der Erfassung von Überstunden. Zuvor hatte bereits der EuGH entschieden, dass Arbeitgeber verpflichtet sind, zum Schutz der Sicherheit und Gesundheit der Arbeitnehmer ein objektives, verlässliches und zugängliches System einzuführen, mit dem die von den Arbeitnehmern geleistete tägliche Arbeitszeit gemessen werden kann (EuGH vom 14.05.2019, Az: C-55/18). Insoweit sind nun alle Arbeitgeber in Deutschland, auch Krankenhausbetreiber bzw. Inhaber von MVZs und ärztlichen Praxen, unmittelbar zum Handeln verpflichtet. Aus der jetzt im Dezember 2022 veröffentlichten Begründung seiner Entscheidung hat das BAG ausgeführt, wie diese Arbeitszeiterfassungspflicht umzusetzen ist und welche Spielräume bei der Umsetzung bestehen.
Die Pflicht zur Arbeitszeiterfassung gilt für alle Arbeitgeber - auch für Krankenhausbetreiber, MVZs und ärztliche Praxen. Viele Krankenhäuser, insbesondere kommunale Krankenhäuser, haben durch den Abschluss des Tarifvertrags für Ärztinnen und Ärzte (TV-Ärzte/VKA) seit Juli 2019 eine Pflicht zur Einführung einer Arbeitszeiterfassung vereinbart.
Ausnahmen: Von der grundsätzlichen, gesetzlichen Verpflichtung zur Arbeitszeiterfassung gibt es jedoch gerade im Krankenhausbetrieb auch Ausnahmen. So gelten in Deutschland für einzelne Arbeitnehmergruppen abweichende Regelungen, weil die Dauer der Arbeitszeit dieser besonderen Arbeitnehmergruppen wegen Besonderheiten der ausgeübten Tätigkeit nicht bemessen oder vorherbestimmt werden kann. Die Pflicht zur Arbeitszeiterfassung gilt nach den §§ 18 bis 21 ArbZG daher grundsätzlich nicht für Chefärzte, nicht für Leitende Angestellte und auch nicht unmittelbar für Beschäftigte im öffentlichen Dienst.
Für die betroffenen – nicht ausgenommenen – Arbeitnehmer hat das BAG nun festgelegt, dass durch den jeweiligen Arbeitgeber zunächst überhaupt ein System zur Erfassung der Arbeitszeit zur Verfügung gestellt werden muss. Dies allein soll jedoch noch nicht ausreichen. Vielmehr muss der Arbeitgeber die Daten zur Arbeitszeit mit diesem System auch tatsächlich erfassen und so aufzeichnen, dass diese Daten – bspw. bei behördlichen Kontrollen oder berechtigten Auskunftsansprüchen der Arbeitnehmer – auch vorgelegt werden können. Die so erfassten Arbeitszeitdaten müssen ferner so aussagekräftig sein, dass sich damit die Lage der Arbeitszeit des jeweiligen Arbeitnehmers und die Einhaltung der täglichen und wöchentlichen Höchstarbeitszeiten überprüfen lassen.
Empfehlenswert erscheint es, neben dem konkreten Beginn und dem Ende der Arbeitszeit auch die Pausen- und Unterbrechungszeiten und somit die tatsächliche „Nettoarbeitszeit“ zu erfassen. Zudem ist es zulässig, die Pflicht zur Arbeitszeiterfassung auf den einzelnen Arbeitnehmer zu delegieren. Eine solche Delegation mag zwar Vorteile für den Arbeitgeber bei der praktischen Umsetzung haben, erfordert aber zugleich ein hohes Maß an Vertrauen in die korrekte Aufzeichnung durch die Angestellten. Außerdem stellt das Gericht fest, dass die Arbeitszeiterfassung nicht zwingend elektronisch erfolgen muss. Es genügt die Papierform.
Das Bundesarbeitsministerium hat weitere gesetzliche Vorgaben zur konkreten Umsetzung der Arbeitszeiterfassungspflicht für Beginn des nächsten Jahres angekündigt.
Verstöße: Bereits jetzt können Verstöße gegen die Arbeitszeiterfassungspflicht jedoch sanktioniert werden. So ergibt sich bspw. aus § 16 Abs. 2 ArbZG die Verpflichtung, eine täglich über 8 Stunden hinausgehende Arbeitszeit aufzuzeichnen und diese Aufzeichnungen für den Fall von Kontrollen durch die Arbeitsschutzbehörden mindestens zwei Jahre aufzubewahren. Wird hiergegen verstoßen, kann die Behörde unmittelbar ein Bußgeld verhängen. Darüber hinaus ergibt sich aus § 21 ArbSchG, dass die zuständigen Landesbehörden jährlich eine bestimmte Anzahl von Überprüfungen vornehmen müssen, um den Arbeitsschutz in Betrieben sicherzustellen. Dabei dürfte spätestens jetzt auch geprüft werden, ob ein System zur Arbeitszeiterfassung besteht. Bei Verstößen des Arbeitgebers gegen die Aufzeichnungspflicht der Arbeitszeiten kann die Behörde gemäß § 22 Abs. 3 ArbSchG im Einzelfall anordnen, dass der Arbeitgeber diese Pflichten fortan mit konkreten Maßnahmen zu erfüllen haben. Kommt der jeweilige Arbeitgeber auch dieser Anordnung nicht nach, kann ebenfalls ein Bußgeld von bis zu 30.000 Euro verhängt werden, gemäß § 25 ArbSchG.
Es ist daher auch im Bereich der Gesundheitsbranche dringend geboten, die Arbeitszeit der Angestellten nach den Vorgaben des aktuellen Urteils des BAG aufzuzeichnen.“
RA Michael Arndt
Quelle iStockphoto
Sinn und Nutzen der seit März 2022 geltenden einrichtungsbezogenen Impfpflicht im Gesundheitswesen waren von Anfang an umstritten. Die im Gesetz angelegten Spielräume hinsichtlich der Kontrollen und Kontrollmaßstäbe durch die jeweiligen Gesundheitsämter zu einem erheblichen Akzeptanzproblem geführt. Mit einer Verlängerung über den 31. Dezember 2022 wird nicht mehr gerechnet. Gesundheitsminister von Baden-Württemberg, Bayern, Sachsen und Thüringen haben Ende Oktober ein Ende der einrichtungsbezogenen Impfpflicht gefordert. Eine Vielzahl arbeitsrechtlicher Fragen sehen sich die Einrichtungen bis heute konfrontiert.

Quelle iStockphoto
Nachdem das Bundesverfassungsgericht (BVerfG) die einrichtungsbezogene Impfpflicht mit Beschluss vom 27.04.2022 gebilligt hat, sind weitere Entscheidungen von Instanzgerichten ergangen.
Das Oberverwaltungsgericht Münster bestätige ein Betretungs- und Tätigkeitsverbot des Gesundheitsamts der Stadt Gelsenkirchen gegenüber einer als Sekretärin beschäftigten Klägerin (OVG Münster, Beschluss vom 16.09.2022 - 13 B 859/22.
Das Oberverwaltungsgericht Koblenz bestätigte vorläufig ein vom Gesundheitsamt ausgesprochenes Praxisbetretungsverbot für eine ungeimpfte Zahnarztmitarbeiterin. Die einrichtungsbezogene Nachweispflicht sei insbesondere nicht wegen der nunmehr vorherrschenden Omikron-Variante offensichtlich verfassungswidrig geworden. Die Entscheidung vom BVerfG billige die Einschätzung des Gesetzgebers und trage auch für die Omikron-Variante (OVG Koblenz, Beschluss vom 02.09.2022 - 6 B 10723/22).
Dagegen kippte das Verwaltungsgericht Düsseldorf in einem Eilverfahren ein durch die Stadt Duisburg ausgesprochenes Tätigkeitsverbot wegen fehlender Schutzimpfung für eine medizinisch-technische Assistentin, die in der Klinikverwaltung tätig war. Die Frau hatte geklagt, da sie als Schreibkraft bei einer Betriebsärztin arbeitete und keinen Patientenkontakt hatte. Die Stadt sei mit ihrer Ordnungsverfügung über § 20a Abs. 5 S. 3 Infektionsschutzgesetz (IfSG) hinausgegangen. Ein Tätigkeitsverbot sei dem Schutzzweck der Infektionsbekämpfung entsprechend auf Räumlichkeiten des Betriebes beschränkt und könne nicht generell für alle Tätigkeiten und Tätigkeitsorte gelten, also die ganze Einrichtung und das Home-Office betreffen (24 L 1818/22).
Das Arbeitsgericht Köln hat die Klage einer nicht geimpften Pflegekraft in einem Seniorenheim auf tatsächliche Beschäftigung sowie Zahlung von Annahmeverzugslohn abgewiesen. Die Einrichtung hatte die Pflegekraft zunächst unbezahlt freigestellt. Die 8. Kammer des Arbeitsgerichts Köln sah keinen Beschäftigungsanspruch, weil sich bereits aus § 20a Abs. 1 IfSG ein unmittelbares gesetzliches Tätigkeitsverbot für nicht immunisierte Pflegekräfte ergebe, das keiner gesonderten behördlichen Entscheidung des Gesundheitsamtes bedürfe. Das Interesse der Beklagten an der Nichtbeschäftigung des Klägers habe deshalb das Beschäftigungsinteresse des Klägers überwogen. Diese Berechtigung der Freistellung schlage auch auf den Vergütungsanspruch durch.
AG Köln, Urteil v. 21.07.2022 – 8 Ca 1779/22.
Den Entscheidungen des Landesarbeitsgerichts Rheinland-Pfalz und des Landesarbeitsgerichts Hessen kann entnommen werden, dass Arbeitgeber ein weites Gestaltungsermessen gegenüber nichtgeimpften Beschäftigen haben. Die Gerichts bestätigten, dass eine Einrichtung bereits vor Inkrafttreten der Impfpflicht das Anforderungsprofil schon frühzeitig so ausgestalten durfte, dass nur noch geimpftes Pflegepersonal beschäftigt wird (LAG Hessen Urteil v. 11.08.2022, Az. 5 SaGa 728/22; LAG RPf. Urteil v. 7.07.2022, Az. 5 Sa 461/21). Der erforderliche Impfnachweis wirkt danach wie eine berufliche Tätigkeitsvoraussetzung. RAin Dr. Susann Bräcklein
Der Gemeinsame Bundesausschuss (G-BA) hatte für 2023 die Mindestmengen zur Konzentration der Versorgung in Krankenhäuser weiter angehoben. Komplexe Operationen an der Speiseröhre sind von zehn auf 26 Eingriffe pro Jahr erhöht worden. Die Zahl der Klinikstandorte, die Ösophagus-Operationen durchführen dürfen, wird sich danach um ein Drittel auf 147 Krankenhäuser verringern. Ab 2024 greifen bereits beschlossene Mindestmengen für Brustkrebs-Operationen und für thoraxchirurgische Behandlungen von Lungenkrebs. Aktuell berät der Gemeinsame Bundesausschussüber die Einführung weiterer Mindestmengen, unter anderem für die Durchführung von Herztransplantationen.
Offen sind Gerichtsverfahren vor Sozialgerichten hinsichtlich der Prognosen bzw. seitens der Landesverbände erfolgten Widersprüche zur Zulässigkeit der Leistungserbringung während der Corona-Pandemie. Hier besteht die Schwierigkeit darin, zwei Unsicherheiten (pandemiebedingter Patientenrückgang und Leistungsprognose) miteinander in rechtskonformen Einklang zu bringen, auch wenn der G-BA mit Beschluss vom 27. März 2020 Instrumente der Qualitätssicherung vorläufig ausgesetzt hatte.
RAin Dr. Susann Bräcklein
Einen besonderen Fall hatte das Bundessozialgericht (BSG) zu entscheiden. Hier ging es um die Frage, ob dem Krankenhaus Vergütungsanspräche gegen die Krankenkasse zustehen, welches einen Studienteilnehmer stationär behandelt hatte. Der Patient litt an einem inoperablen Leberkarzinom und wurde 2011 viermal im Krankenhaus behandelt. Unter anderem wurde eine selektive intravaskulären Radionuklidtherapie (SIRT) durchgeführt. Das Krankenhaus argumentierte, dass die Behandlung des Versicherten sei im Rahmen der Studie ordnungsgemäß erfolgt. Relevant sei allein, dass die Studie stationär habe durchgeführt werden müssen. Alle insbesondere ambulant möglichen Behandlungsalternativen seien nicht auszuschöpfen gewesen. Die gesetzlichen Krankenkassen müssten sich am medizinischen Fortschritt beteiligen. Dem folgte das BSG nicht.
Der Vergütungsanspruch nach § 109 Abs. 4 S. 3 SGB V i. V. m. § 7 KHEntG und § 17b KHG. scheitere an der fehlenden Erforderlichkeit der SIRT. Diese habe im Behandlungsjahr nicht dem allgemeinen Qualitätsgebot entsprochen. Vielmehr habe es sich um ein experimentelles Verfahren gehandelt. Ein Vergütungsanspruch ergebe sich auch nicht aus einer grundrechtsorientierten Auslegung des SGB V. Dies würde voraussetzen, dass es an einer anwendbaren Standardtherapie fehlt. Zumindest während der ersten drei stationären Aufenthalte habe dem Patienten aber eine ambulante Therapie mit einem zugelassenen Medikament als Standardbehandlung zur Verfügung gestanden. Der Vergütungsanspruch ergebe sich auch nicht aus dem Umstand, dass der Patient in die Studie einbezogen worden sei. Denn die Vorschrift des § 8 Abs. 1 S. 2 KHEntG setze voraus, dass eine studienunabhängige stationäre Behandlungsbedürftigkeit gegeben sei, was hier nicht der Fall war. Der Patient habe sich allein aufgrund der SIRT in die stationäre Behandlung begeben müssen.
Abzuwarten ist noch die Entscheidung über den Vergütungsanspruch hinsichtlich des letzten stationären Aufenthaltes. Denn zu diesem Zeitpunkt stand dem Patienten im Gegensatz zu den ersten drei Aufenthalten zu diesem Zeitpunkt aufgrund von Nebenwirkungen keine ambulante Therapie mit dem zugelassenen Medikament zur Verfügung.
Nach Zurückweisung des Verfahrens muss sich das Landessozialgericht mit der Frage befassen, ob SIRT als angewandte Behandlungsmethode eine auf Indizien gestützte, nicht ganz fernliegende Aussicht auf eine spürbare positive Einwirkung auf den Krankheitsverlauf bot (BSG Urteil vom 22.06.2022, Az. B 1 KR 25/21 R). RAin Luisa-Maria Hartmann
In der jüngeren Vergangenheit hat sich der BGH bei der Klärung von Haftungsfragen immer wieder mit Sicherungsanforderungen auseinandergesetzt, die an Einrichtungen im Einzelfall bei der Unterbringung von Demenzpatienten zu stellen sind. Der einzuhaltende Sorgfaltsmaßstab orientiert sich hier unter Berücksichtigung einer ex-ante Betrachtung an der konkreten Pflegesituation. Mithin kommt es darauf an, ob in der konkreten Situation ernsthaft damit gerechnet werden muss, dass sich der Patient ohne Sicherungsmaßnahmen selbst schädigen könnte. Nach den Grundsatzentscheidungen des BGH begründet bereits eine Gefahr, deren Verwirklichung nicht sehr wahrscheinlich ist, aber zu besonders schweren Folgen führen kann, erhöhte Sicherungspflichten. Gibt es hingegen in der Pflegesituation keine konkreten Anhaltspunkte für eine mögliche Selbstgefährdung besteht weiterhin keine Pflicht zu besonderen vorbeugenden Maßnahmen (Urteil des BGH vom 14.01.2021 – III ZR 168/19). RAin Stefanie Löbermann
Telemedizin kann helfen die medizinische Versorgung zu verbessern. Krankenhäuser gehen vermehrt Kooperationen ein, um mit Hilfe der Telemedizin Leistungen zu erbringen oder Strukturvorgaben zu können. Gleichzeitig bergen telemedizinische Anwendungen Risiken, die beispielsweise wegen instabile Verbindungen oder fehlerhafter Kommunikation resultieren können. Wer haftet für Gesundheitsschäden, die wegen solcher Fehler entstehen?
Ein solcher Fall lag dem Landgericht München II zur Entscheidung vor. Trotz Telemedizin zur zügigen Diagnostik und schnellem fachlichen Austausch verschiedener Fachdisziplinen kam es zu erheblichen Verzögerung gekommen war. Eine etwa 50-Jährige bewusstlose Patientin wurde mit dem Rettungswagen in ein kleineres Krankenhaus gebracht. Nach etwa einer halben Stunde wurde eine CT-Untersuchung veranlasst. Das Krankenhaus kooperierte mit einem benachbarten Zentralklinikum im Bereich der Schlaganfallversorgung. Bildgebende Befunde wurden per Fernverbindung an die Radiologen des Zentralklinikums zur Auswertung übermittelt. Eine halbe Stunde nach Übermittlung erfolgte trotz Nachfrage der behandelnden Internisten im Haus der Beklagten keine Diagnose. Nach weiteren anderthalb Stunden wurde die Diagnose eines akuten ischämischen Mediainfarktes rechts übermittelt und es erfolgte die Verlegung in das kooperierende Zentralklinikum.
Heute ist die Patientin schwerbehindert. Sie leidet unter einer linksseitigen spastischen Hemiparese und ist pflegebedürftig. Sie ist auf einen Rollstuhl/Rollator angewiesen und im Alltag erheblich beeinträchtigt. Mit ihrer Klage warf sie dem beklagten Krankenhaus vor, die Diagnose und die Verlegung in das Zentralkrankenhaus schulhaft verzögert zu haben. Bei rechtzeitigem Handeln hätte sich der schwere Schlaganfall mit bleibender schwerer Behinderung und Pflegebedürftigkeit verhindern lassen.
Der Sachverständige, selbst in einem telemedizinischen Netzwerk tätig, stellte mehrere Behandlungsfehler sowohl des beklagten kleineren Krankenhauses als auch des Zentralkrankenhauses fest. Die CT-Angiographie sei durch mangelnde Kommunikation und fehlende Regelungen der zusammenwirkenden Ärzte um mindestens 80 Minuten verzögert worden. Bereits der Zeitablauf zwischen Abschluss der ersten orientierenden Untersuchung und der Indikationsstellung für eine CT-Angiografie wurde vom Sachverständigen als verspätet beanstandet. Zudem hätte die angeforderte Auswertung des bildgebenden Befundes so zügig wie möglich erfolgen müssen. In dem vorliegenden Fall hätte ein Neurologe hinzugezogen werden müssen, was sowohl die Ärzte des beklagten Krankenhauses als auch die Radiologen des Zentralklinikums versäumt hätten. Bei zeitgerechtem Handeln hätte die erforderliche Diagnose mit überwiegender Wahrscheinlichkeit einen Schlaganfall als reaktionspflichtigen Befund gezeigt: ein weiteres Zögern wäre dann als grober Behandlungsfehler zu werten gewesen.
Das Landgericht stellte ein Organisationsverschulden fest, dass beide Krankenhäuser zu verantworten hätten, weil die „Abläufe offensichtlich nicht klar geregelt waren“. Die Krankenhäuser seien „nicht in hinreichendem Maße ihrer Absprache- und Koordinationsverpflichtungen“ nachgekommen. Dem kleineren Krankenhaus sei die zeitliche Verzögerung zu Beginn der Diagnostik anzulasten. Zudem sei auch die schuldhafte Verzögerung im Zusammenhang mit der Auswertung der Diagnostik im Zentralklinikum zuzurechnen. Lässt sich ein Krankenhaus zur Erfüllung des Behandlungsvertrages von ärztlichen Mitarbeitern des Zentralklinikums unterstützen, sind auch deren Fehler dem Krankenhaus zuzurechnen. Das Landgericht sprach der Klägerin unter anderem ein Schmerzensgeld von 120.000 € zu (Urteil LG München II v. 10.05.2022 – Az. 1 O 4395/20).
Der Fall zeigt, dass vor allem bei der Behandlung von Notfallpatienten die Nutzung der Telekonsilen eine engmaschige Vernetzung sowie Absprachen erforderlich sind, um Verantwortungsdiffusion zu vermeiden. Das Erforderliche beschränkt sich nicht darauf, sich auf eine leitlinienkonforme Behandlung unter Verwendung telemedizinischer Kommunikationsform zu verständigen (vgl. S3-Leitlinie Schlaganfall). Die Behandlung muss auch in der Praxis sicher und zügig erfolgen. Dies erfordert klare Reglungen der Kooperationspartner z.B. in SOPs (Standard Operating Procedure). RAin Tanja Bjelajac
Diverse Sozialgerichte hatten sich in den letzten Monaten mit der Frage zu befassen, ob die Entscheidung des Sozialgesetzgebers rechtmäßig ist, solchen Vertragsärzten, welche sich der gesetzlichen Pflicht zum Anschluss an die Telematikinfrastruktur verweigern, das vertragsärztliche Honorar zu kürzen. Nachdem jüngst bereits unter anderem das Sozialgericht Stuttgart (S 24 KA 166/20) zu den Telematik-Streitigkeiten in Baden-Württemberg und das Sozialgericht Mainz (S 3 KA 84/20) für Rheinland-Pfalz dahingehend judiziert hatten, dass derartige Kürzungen grundsätzlich rechtmäßig seien und jedenfalls rein technische Bedenken im Hinblick auf die Sicherheit der zum Einsatz kommenden Komponenten keine andere Entscheidung rechtfertigen, entscheidet nunmehr auch das Sozialgericht München (S 38 KA 5155/21) in diese Richtung. RA Dr. Philipp Brennecke
Das kleine 50-seitige Bändchen schildert nachdrücklich und unterhaltsam, warum digitale Transformation etwas anders ist, als analoge Informationen auf digitale Datenträger zu pressen. Hierzu hat sich in den letzten Jahren der Begriff Digitalität zur Beschreibung der komplexen Zusammenhänge in der Debatte herausgebildet. Wem das zu abstrakt oder ist und wer sich mit einem Lächeln kurzfristig auf einer ICE-Fahrt der Frage „Warum geht das alles so langsam“ widmen will, ist dieses kurzweilige Buch empfehlen.
5,95, 50 Seiten

Von einer Archäologie des ärztlichen Blicks erzählt dieser Klassiker aus dem Jahr 1963. Für jene, die z.B. mit Fragen befasst sind, wohin sich medizinische Berufsbilder im Zeitalter der Digitalisierung und Digitalität hin entwickeln, mag auch ein Blick in die Vergangenheit wertvoll sein. Foucault nähert sich in seinem zweiten größeren Buch der Geschichte der Medizin an der Wende vom 18. zum 19. Jahrhundert, die mit der Neuorganisation des Spitalwesens, die Entstehung der modernen Klinik und ihre Abkoppelung von den ärztlichen Praxen einhergeht.

Das in diesen Tagen viel diskutierte Selbstbestimmungsgesetz soll das Leben für trans- und intergeschlechtliche Menschen verbessern. Varianzen von Geschlecht waren in der Medizin immer schon bekannt. Im Deutschen Kaiserreich wurde unter dem Einfluss des Code civil das Personenstandsgesetz und die Eheschließung erstmals rechtseinheitlich geregelt. Die in diesem Rechtstexten „verordnete“ rechtliche Zweigeschlechtlichkeit hatte für Betroffene häufig schlimme Folgen, welche mit geschlechtsangleichenden Operationen verbunden waren. Die Historikerin Ulrike Klöppel geht mit ihrer als Taschenbuch erhältlichen Habilitationsschrift dem Thema Hermaphroditismus, Sex und Gender in der deutschen Medizin auf den Grund und hat ein eindrucksvolles Kapitel Medizin- und zugleich Rechtsgeschichte im gesellschaftlichen Kontext verfasst.

Schadowplatz 12
40212 Düsseldorf
Telefon: (0211) 82 82 72 - 0
Telefax: (0211) 82 82 72 - 50
E-Mail: ddorf@jorzig.de
Kurfürstendamm 184
10707 Berlin
Telefon: (030) 88 77 69 - 0
Telefax: (030) 88 77 69 - 15
E-Mail: berlin@jorzig.de
Nikolaus-Dürkopp-Straße 4a
33602 Bielefeld
Telefon (0521) 56 12 949 - 0
Telefax (0521) 56 12 949 - 9
E-Mail: bielefeld@jorzig.de